Una de las cosas de las que más hemos hablado este 2020, son las vacunas. Probablemente antes, aunque participáramos en campañas de vacunación, poco pensamos en qué había detrás de ese frasquito, con el que nos inmunizaban.
PUBLICIDAD
La vacuna contra el SARS-CoV-2 es un sueño para muchos todavía, una realidad para algunos, y sigue siendo el campo de trabajo de decenas de grupos de investigación y compañías farmacéuticas.
Contra reloj
Para hacer una vacuna primero tenemos que conocer el virus con el que nos estamos enfrentando, por eso el trabajo de médicos y virólogos en las etapas tempranas de la pandemia fue muy importante.
Tuvimos que conocer que el brote de infecciones respiratorias agudas en China no era causado por ningún virus conocido, identificando las secuencias del código genético del virus, se compararon con la de todos los virus conocidos y como no coincidió, supimos que era un nuevo virus.
Viejos conocidos
Lo anterior no es del todo suficiente, para hacer una vacuna, se debe reunir información sobre la enfermedad que causa: los síntomas, formas de transmisión, personas con más riesgo, formas de contagio. Para el SARS-CoV-2, todo eso se hizo en tiempo récord, gracias a los profesionales de la salud de todo el mundo.
Conociendo el virus, viendo sus efectos y teniendo una gran cantidad de ellos para experimentar, es posible empezar a hacer la vacuna.
Aunque el SARS-CoV-2 es nuevo, muchos grupos de investigación usaron aproximaciones que funcionaban con virus similares, como el del MERS (síndrome respiratorio de Medio Oriente).
PUBLICIDAD
Células, ratones y otros voluntarios
Cuando se cuenta con una vacuna experimental comienzan las diferentes etapas para probar su efectividad y seguridad:
- Pruebas preclínicas: la vacuna se usa en células aisladas, no en seres vivos, para revisar si existe algún tipo de respuesta inmune, luego se prueba en animales de laboratorio como monos o ratones.
- Pruebas clínicas: una vez que sabemos que la vacuna sí tiene efecto en la inmunidad, se aplican por etapas, a grupos de personas voluntarias, en cada etapa se van incluyendo cada vez más personas.
En el caso del SARS-CoV-2, las pruebas clínicas llevan meses, todo eso gracias a la rapidez con la que identificó el virus y se iniciaron los trabajo de desarrollo de vacunas.
El camino así es
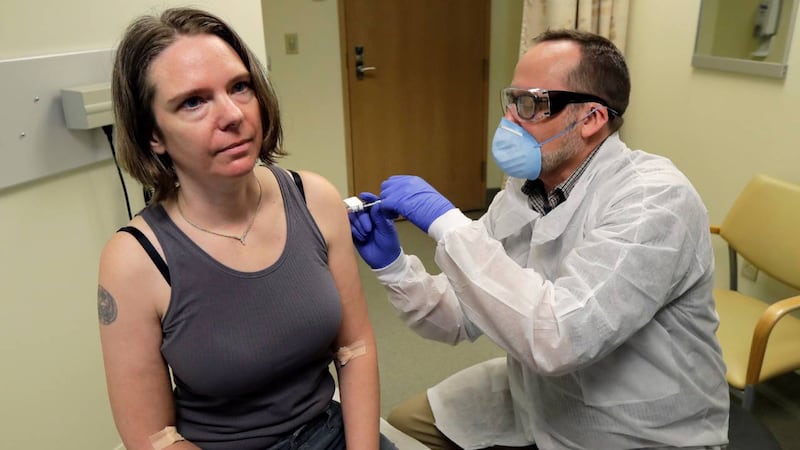
Las pruebas clínicas tienen tres etapas, en la fase 1 se evalúa la seguridad de la vacuna, usándola en apenas decenas de personas, poniendo atención en los efectos no deseados que pudiera tener.
En la fase 2 se hacen pruebas extendidas: se incluyen cientos de personas, se sigue observando si hay efectos secundarios y se evalúa también si los voluntarios muestran una respuesta inmune, eso con pruebas sanguíneas en las que se buscan anticuerpos.
La fase 3 incluye a miles de voluntarios. Aunque se sigue dando seguimiento a las personas al ser tantas es muy probable que algunas estén en contacto con el virus, así que además de estudiar la respuesta inmune de la vacuna, se podrá saber la efectividad real de la vacuna: si alguien tuvo contacto con alguien infectado y no se contagió, son buenas noticias.
Una vez pasadas las tres fases, las autoridades sanitarias aprueban el uso de las vacunas en la población general. Actualmente hay siete vacunas aprobadas para su uso, como la de Pfizer – BioNTech que se aprobó hace una semana en Reino Unido y ya está usándose desde ayer.




